La parodontite, nota anche come piorrea, è una patologia infiammatoria cronica che colpisce i tessuti di supporto del dente: gengiva, legamento parodontale, cemento radicolare e osso alveolare. Si tratta di una delle principali cause di perdita dentale nell’adulto, ma può essere efficacemente prevenuta e controllata se individuata tempestivamente.
La parodontite rappresenta l’evoluzione di una gengivite non trattata, in cui l’infiammazione si estende in profondità compromettendo progressivamente le strutture che ancorano il dente all’osso. La causa principale è l’accumulo di placca batterica e tartaro, ma la progressione della malattia dipende anche da fattori genetici, sistemici (come il diabete), abitudini scorrette (come il fumo) e una scarsa igiene orale.
Il decorso è spesso subdolo: la malattia può avanzare in modo silente per mesi o anni prima di mostrare sintomi evidenti. Per questo motivo la diagnosi precoce e un programma personalizzato di prevenzione giocano un ruolo cruciale nel preservare la salute orale.
Presso Studio Sorrisi, la gestione della parodontite si basa su un approccio integrato: identificazione dei fattori di rischio, rimozione meccanica del biofilm batterico e mantenimento nel tempo dei risultati ottenuti. L’obiettivo è arrestare la progressione della malattia, evitare la perdita di denti e migliorare la qualità della vita del paziente.
Le cause della parodontite: da dove ha origine la malattia
La parodontite è una patologia multifattoriale, cioè causata da una combinazione di elementi locali, sistemici e comportamentali. Alla base di tutto c’è una cattiva igiene orale, che permette alla placca batterica di accumularsi lungo il margine gengivale e di mineralizzarsi nel tempo fino a formare il tartaro.

Placca batterica e tartaro: l’innesco dell’infiammazione
Nel cavo orale è presente una naturale flora batterica, che normalmente è ben bilanciata. Tuttavia, quando non si eseguono correttamente le manovre quotidiane di igiene (come spazzolamento, uso del filo interdentale e controlli periodici), i batteri patogeni proliferano e penetrano tra dente e gengiva, generando un’infiammazione iniziale: la gengivite.
Se non trattata, la gengivite può evolvere in parodontite, con il coinvolgimento dei tessuti più profondi come il legamento parodontale e l’osso alveolare, con conseguente riassorbimento osseo e perdita di supporto per il dente.
Gengivite trascurata: la porta d’accesso alla parodontite
La correlazione tra gengivite e parodontite è diretta: nel tempo, la presenza cronica di infiammazione favorisce la distruzione dei tessuti parodontali. È quindi fondamentale intervenire tempestivamente già ai primi segni di gengive arrossate, gonfie o sanguinanti.
Fattori di rischio sistemici e comportamentali
Oltre all’igiene orale trascurata, esistono altri fattori che aumentano la probabilità di sviluppare la parodontite:
-
Fumo di sigaretta: riduce l’apporto di ossigeno ai tessuti gengivali, rendendoli più vulnerabili alle infezioni.
-
Diabete non controllato: altera la risposta immunitaria e rallenta la guarigione dei tessuti, aggravando l’infiammazione parodontale.
-
Carenza di vitamina C: compromette la salute dei tessuti connettivi e dei vasi sanguigni, favorendo il sanguinamento gengivale.
-
Neoplasie o trattamenti immunosoppressivi: abbassano le difese immunitarie, facilitando l’attività batterica.
-
Interventi odontoiatrici mal eseguiti: otturazioni debordanti, corone mal posizionate o apparecchiature non adeguate possono creare aree di ritenzione di placca difficili da pulire.
La predisposizione genetica
In alcuni casi, la parodontite può manifestarsi anche in soggetti con una buona igiene orale, a causa di una predisposizione ereditaria. Alcune forme più aggressive e precoci, che si sviluppano anche in giovane età, sono legate a particolari varianti genetiche che alterano la risposta infiammatoria dell’organismo.
Sintomi della parodontite: come riconoscerla precocemente
Riconoscere i sintomi della parodontite è fondamentale per intervenire prima che la malattia provochi danni irreversibili. Inizialmente, i segnali possono sembrare lievi o essere confusi con una semplice gengivite, ma con il tempo diventano più evidenti e invalidanti.

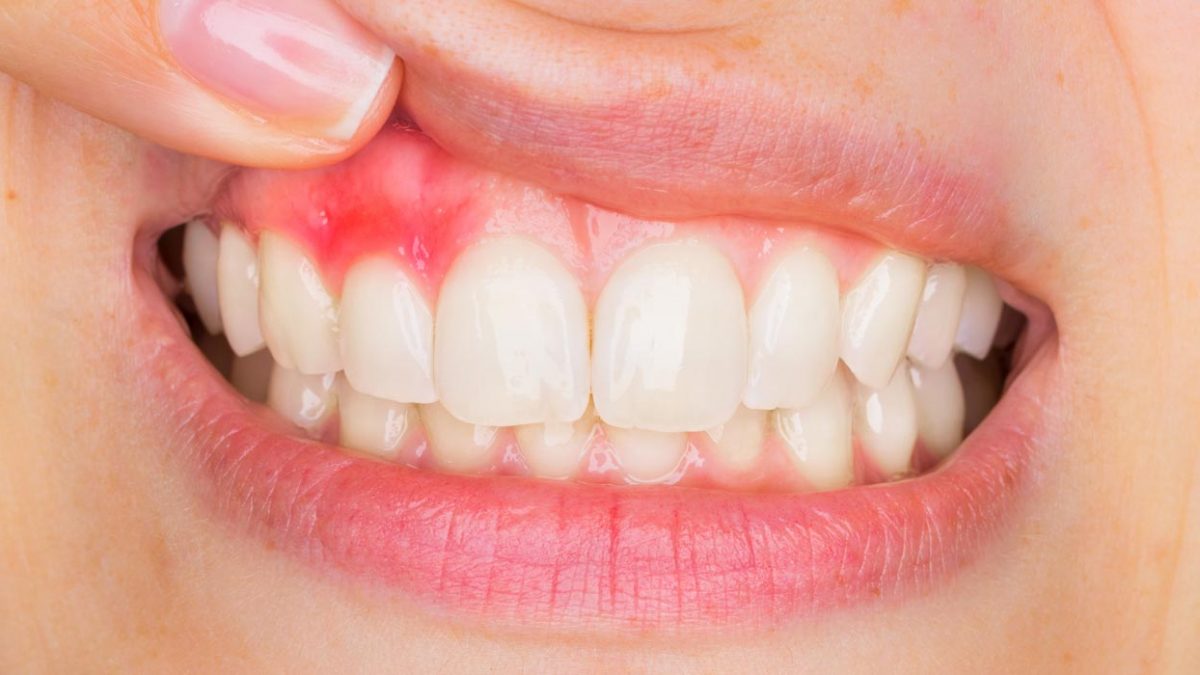
Sanguinamento gengivale: il primo campanello d’allarme
Il sintomo più comune nelle fasi iniziali è il sanguinamento delle gengive, che può presentarsi:
-
durante lo spazzolamento dei denti,
-
mentre si mastica,
-
o addirittura in modo spontaneo, senza alcuno stimolo.
Il sanguinamento non va mai sottovalutato: indica che c’è un processo infiammatorio in atto.
Altri sintomi caratteristici della parodontite
Con il progredire della malattia, possono comparire manifestazioni più gravi e specifiche:
-
Alitosi persistente (alito cattivo): causata dalla presenza di batteri anaerobi e tessuti infetti.
-
Mobilità dentale: i denti iniziano a muoversi a causa del progressivo riassorbimento osseo e della perdita del legamento parodontale.
-
Ascessi parodontali: raccolte di pus localizzate che provocano dolore, gonfiore e sensazione di pressione.
-
Essudazione purulenta: fuoriuscita di pus dalle tasche gengivali, segno di un’infezione avanzata.
-
Recessione gengivale: le gengive si ritirano, lasciando scoperte le radici dei denti, che appaiono più lunghi e possono diventare sensibili.
La gravità dipende dalla profondità dell’infiammazione
Più l’infiammazione si approfondisce, maggiore è il danno ai tessuti parodontali. Nei casi avanzati, la malattia può compromettere non solo la gengiva ma anche l’osso alveolare, determinando la perdita definitiva del dente.
Presso Studio Sorrisi, una diagnosi precoce e accurata consente di valutare la gravità del quadro clinico e programmare un trattamento su misura, volto a contenere l’infiammazione e conservare il patrimonio dentale del paziente.
Tipologie di parodontite: forme, gravità e caratteristiche
La parodontite non si manifesta in un’unica forma, ma può assumere diverse varianti cliniche, a seconda della velocità di progressione, della risposta immunitaria dell’organismo e dell’età del paziente. Riconoscere la tipologia di parodontite è fondamentale per scegliere il trattamento più efficace e prevenire danni irreversibili ai tessuti parodontali.
Parodontite cronica: la forma più comune e silenziosa
La parodontite cronica è la forma più diffusa della malattia. È caratterizzata da una progressiva perdita dei tessuti di supporto del dente (gengiva, legamento parodontale e osso) con decorso lento ma costante.
Spesso insorge già in età adolescenziale sotto forma di gengivite e tende a peggiorare nel tempo, soprattutto nei periodi di calo delle difese immunitarie o in presenza di abitudini dannose come il fumo. Quest’ultimo è un fattore aggravante: non solo accelera la progressione della malattia, ma ne maschera i sintomi (es. riduce il sanguinamento), rendendo più difficile una diagnosi precoce.
I depositi di tartaro e la placca batterica giocano un ruolo centrale nella cronicizzazione del disturbo, favorendo l’infiammazione e la distruzione tissutale nel lungo termine.
Parodontite aggressiva: rapida e spesso sottovalutata
La parodontite aggressiva si distingue per la sua rapida progressione. Colpisce con particolare intensità giovani adulti sotto i 30 anni, anche se può presentarsi a qualsiasi età, soprattutto in condizioni di scarsa igiene orale.
Questa forma può essere:
-
localizzata: più frequente negli adolescenti, interessa soprattutto incisivi e primi molari;
-
generalizzata: osservata più comunemente in adulti e anziani.
La perdita di attacco parodontale avviene velocemente e in modo severo, anche in assenza di grandi accumuli di placca. La componente genetica sembra essere più marcata in questa variante. Anche in questo caso, il fumo rappresenta un fattore di rischio determinante.
Parodontite ulcero-necrotica: una forma rara e grave
La parodontite ulcero-necrotica è la più rara e aggressiva tra le forme di piorrea. Si presenta con:
-
ulcerazioni dolorose dei margini gengivali,
-
necrosi delle papille interdentali,
-
presenza di membrane biancastre o giallognole,
-
alito fetido e sanguinamento gengivale spontaneo.
Questa variante è più comune in contesti di grave immunodeficienza, come in pazienti affetti da AIDS, leucemia o altre patologie sistemiche debilitanti (come tubercolosi, morbillo, varicella). Altri fattori predisponenti includono malnutrizione, stress cronico, depressione e condizioni igieniche molto scarse.
Anche se meno frequente nei Paesi industrializzati, è importante riconoscerla e trattarla con urgenza.
Come si cura la parodontite: il ruolo dello Studio Sorrisi
La cura della parodontite richiede un approccio mirato, personalizzato e progressivo. Non basta migliorare l’igiene orale quotidiana: è necessario intervenire in profondità per rimuovere le cause della malattia e ripristinare, per quanto possibile, la salute dei tessuti parodontali.
Presso Studio Sorrisi, ogni percorso terapeutico inizia da una valutazione dettagliata della situazione del paziente, con l’obiettivo di identificare il grado di avanzamento della patologia e pianificare interventi efficaci e mirati.
Le fasi della cura
-
Diagnosi clinica e radiografica
Il primo passo è una visita parodontale approfondita, che può includere radiografie e la misurazione della profondità delle tasche gengivali. Questo consente di valutare l’estensione del danno e individuare le aree più critiche. -
Terapia causale (non chirurgica)
La fase iniziale del trattamento consiste nella rimozione professionale della placca e del tartaro sopra e sotto gengiva tramite:-
Detartrasi profonda (scaling e root planing)
-
Strumenti a ultrasuoni e manuali
-
Rinforzo dell’igiene orale domiciliare con indicazioni su spazzolamento e ausili interdentali
Questa fase è fondamentale per arrestare la progressione della malattia.
-
-
Terapia chirurgica (se necessaria)
Nei casi più avanzati, quando le tasche parodontali sono troppo profonde per essere pulite efficacemente, si può procedere con una chirurgia parodontale mirata. Gli interventi possono prevedere:-
Rimodellamento del tessuto gengivale
-
Rigenerazione ossea guidata
-
Trattamenti con innesti o biomateriali
-
-
Mantenimento e prevenzione delle recidive
Dopo la terapia attiva, il paziente entra in un programma di mantenimento parodontale personalizzato, con richiami periodici e controlli per monitorare la stabilità dei risultati nel tempo.
Il metodo dello Studio Sorrisi
Presso Studio Sorrisi, la cura della parodontite non si limita a una serie di interventi tecnici: è un percorso condiviso tra professionisti e paziente. Il team si occupa di:
-
Educare il paziente sull’importanza della prevenzione
-
Fornire indicazioni concrete per una corretta igiene orale quotidiana
-
Offrire supporto continuativo nel tempo per evitare ricadute
L’obiettivo è quello di salvare i denti naturali, migliorare la salute del cavo orale e, con essa, la qualità della vita.
 Contattaci per una prima visita
Contattaci per una prima visita
Telefono: 0574 1746833
Email: info@studiosorrisi.it


No comment yet, add your voice below!