La piorrea, oggi più correttamente definita parodontite, è una malattia infiammatoria cronica che colpisce i tessuti di supporto del dente, come gengiva, osso e legamento parodontale. Se trascurata, può portare alla mobilità dentale e alla perdita dei denti. È una patologia silenziosa, spesso priva di sintomi evidenti nelle prime fasi, ma che può avanzare rapidamente se non intercettata e trattata in tempo.
In questo articolo analizziamo in modo approfondito le cause della piorrea, i sintomi più comuni, e i trattamenti efficaci disponibili oggi, tra cui l’igiene professionale, le terapie laser e la chirurgia parodontale. Presso lo Studio Sorrisi, affrontiamo ogni caso con un approccio personalizzato, basato su tecnologie avanzate e competenze specialistiche.

Cause e sintomi della piorrea
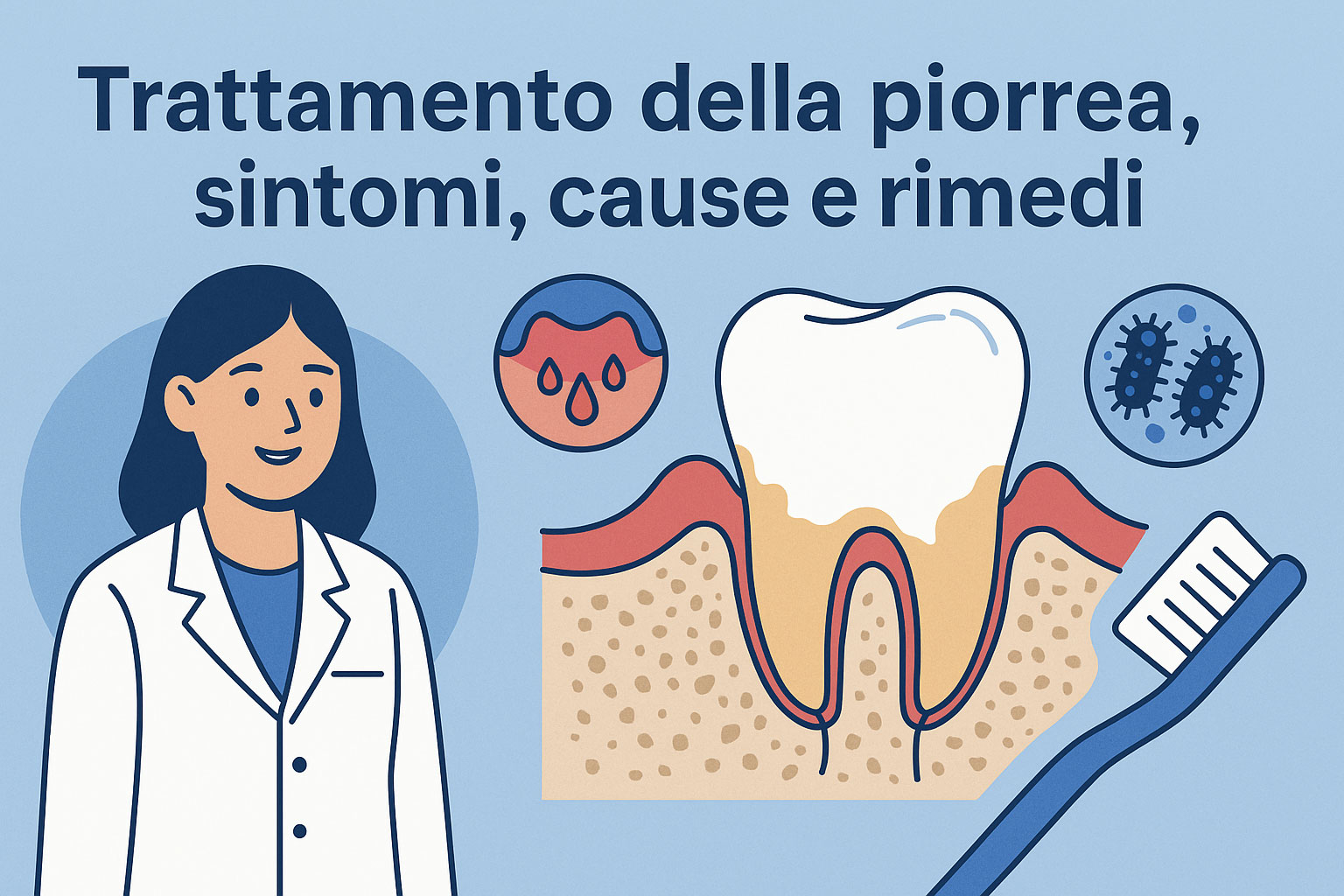
La piorrea, o parodontite, è una patologia infiammatoria che colpisce i tessuti di sostegno dei denti e ha un’origine multifattoriale. La causa primaria è la placca batterica, un biofilm appiccicoso composto da batteri, cellule morte e residui di cibo, che si forma continuamente sulle superfici dentali. Se la placca non viene rimossa regolarmente attraverso una corretta igiene orale, si mineralizza e si trasforma in tartaro, che aderisce saldamente alla base dei denti e sotto il margine gengivale.
L’accumulo di placca e tartaro crea un ambiente favorevole alla proliferazione di batteri parodonto-patogeni, che avviano una reazione infiammatoria a carico delle gengive: inizialmente si manifesta una gengivite (infiammazione superficiale e reversibile), ma se trascurata, evolve in parodontite, con formazione di tasche gengivali e progressiva distruzione dell’osso alveolare e dei legamenti parodontali.
Le principali cause della piorrea
La parodontite non dipende solo dalla presenza di batteri, ma anche da fattori predisponenti e concomitanti che aumentano il rischio o aggravano il quadro clinico:
-
Batteri parodonto-patogeni: responsabili diretti dell’infiammazione cronica.
-
Fattori genetici: una predisposizione familiare può comportare una risposta immunitaria alterata o inefficace.
-
Fumo di sigaretta: compromette la circolazione sanguigna a livello gengivale e riduce la capacità di risposta dell’organismo.
-
Diabete: nei pazienti diabetici, il rischio di sviluppare infezioni gengivali è più elevato, soprattutto se la glicemia non è ben controllata.
-
Stress cronico: può influire sul sistema immunitario e sulla salute gengivale.
-
Igiene orale scarsa o inadeguata: è il fattore scatenante più comune.
-
Cattive abitudini alimentari e consumo eccessivo di zuccheri.
Sintomi della piorrea
La piorrea è una malattia subdola, poiché spesso non provoca dolore nelle prime fasi. Proprio per questo motivo, molti pazienti si accorgono del problema solo quando la situazione è già avanzata.
Nelle fasi iniziali, i sintomi possono includere:
-
Gengivite: gengive arrossate, gonfie e facilmente sanguinanti, soprattutto durante lo spazzolamento o la masticazione.
-
Alitosi persistente (alito cattivo): dovuta alla fermentazione di residui alimentari nelle tasche parodontali.
-
Alterazione del gusto o sapore sgradevole in bocca.
-
Sanguinamento gengivale spontaneo, spesso notato al risveglio (presenza di sangue sul cuscino).
Con la progressione della malattia, possono manifestarsi:
-
Recessione gengivale: le gengive si ritirano, lasciando esposte le radici dei denti.
-
Denti che appaiono più lunghi e sensibili.
-
Mobilità dentale: i denti cominciano a muoversi perché l’osso che li sostiene si riassorbe.
-
Comparsa di spazi interdentali: dovuti al riassorbimento del tessuto osseo e gengivale.
-
Dolore alla masticazione o sensazione di disagio.
-
Ascessi gengivali ricorrenti: quando le tasche gengivali si infettano e accumulano pus.
Nei casi più gravi, la piorrea può causare la perdita definitiva di uno o più denti, compromettendo estetica, fonazione e funzionalità masticatoria.
Presso Studio Sorrisi, il riconoscimento precoce di questi sintomi è fondamentale per avviare un trattamento tempestivo e mirato, capace di contenere i danni e preservare il sorriso naturale del paziente.
Fumo e malattia parodontale: un rischio invisibile
Il fumo di sigaretta rappresenta uno dei principali fattori di rischio per la piorrea. Numerosi studi clinici confermano che i fumatori hanno una probabilità significativamente più alta di sviluppare la malattia parodontale rispetto ai non fumatori.
Il motivo è duplice: da un lato il fumo altera il microambiente gengivale, favorendo la colonizzazione di batteri patogeni; dall’altro riduce l’apporto di sangue ai tessuti parodontali, limitando la capacità del corpo di difendersi e riparare i danni.
La nicotina e le sostanze chimiche presenti nel tabacco:
-
compromettono la vascolarizzazione dei tessuti gengivali;
-
indeboliscono la risposta immunitaria (in particolare l’azione dei globuli bianchi come i neutrofili);
-
riducono l’efficacia delle terapie parodontali, ritardando o limitando la guarigione.
Più lunga è l’esposizione al fumo e maggiore è il numero di sigarette fumate al giorno, più profonda sarà la distruzione del tessuto osseo e gengivale.
Per questo motivo, nei trattamenti di piorrea presso Studio Sorrisi, smettere di fumare è considerato un passaggio fondamentale per migliorare la prognosi e ottenere risultati duraturi.
Diabete e piorrea: una relazione pericolosa
Il diabete e la parodontite sono strettamente collegati da una relazione bidirezionale, cioè si influenzano a vicenda. Chi è affetto da diabete di tipo 1 o tipo 2 ha una probabilità circa 3 volte superiore di sviluppare la malattia parodontale. Allo stesso tempo, la presenza di piorrea può peggiorare il controllo glicemico e contribuire all’aggravamento del diabete.
I livelli elevati di glucosio nel sangue:
-
alterano la risposta infiammatoria a livello gengivale;
-
rendono le gengive più vulnerabili alle infezioni batteriche;
-
ostacolano i normali processi di guarigione e rigenerazione.
Inoltre, i batteri e le tossine prodotti nell’ambiente parodontale possono entrare nel circolo sanguigno e raggiungere organi come il pancreas, aggravando l’infiammazione sistemica e compromettendo la funzione insulinica.
Per questo, nei pazienti diabetici, il trattamento della piorrea richiede un’attenzione integrata e personalizzata, con monitoraggio costante della glicemia e strategie mirate di igiene orale professionale.
Obesità e parodontite: infiammazione sistemica e salute orale
Anche l’obesità e il sovrappeso sono stati riconosciuti come fattori di rischio significativi per lo sviluppo della piorrea. Le cellule adipose, infatti, non si limitano a immagazzinare grassi, ma rilasciano citochine pro-infiammatorie come il TNF-α e l’interleuchina-6, che alimentano l’infiammazione cronica nel corpo.
Questo stato infiammatorio sistemico:
-
indebolisce le difese immunitarie locali a livello gengivale;
-
favorisce la progressione della parodontite;
-
aumenta la resistenza insulinica, contribuendo a un eventuale diabete di tipo 2.
Inoltre, le abitudini alimentari associate all’obesità (diete ricche di zuccheri, scarso apporto di fibre e antiossidanti) favoriscono l’accumulo di placca batterica e la difficoltà di mantenere una corretta igiene orale.
Nel trattamento dei pazienti con parodontite e obesità, il team di Studio Sorrisi lavora in sinergia con specialisti nutrizionisti e diabetologi per offrire percorsi personalizzati, in cui la salute orale si integra con il benessere generale dell’organismo.
Le conseguenze della piorrea se non curata
Ignorare i sintomi della piorrea o trascurare le cure parodontali può avere gravi ripercussioni non solo sulla salute della bocca, ma anche su quella dell’intero organismo.
Se non viene diagnosticata e trattata in tempo, la malattia parodontale porta inevitabilmente alla perdita progressiva dei denti, compromettendo la capacità di masticare, parlare correttamente e mantenere un’estetica armonica del viso.
Ma i danni non si fermano al cavo orale. Studi scientifici hanno dimostrato che le infezioni croniche gengivali possono contribuire allo sviluppo di malattie sistemiche, in particolare:
-
Malattie cardiovascolari: le citochine infiammatorie e i batteri orali possono penetrare nel flusso sanguigno, contribuendo all’infiammazione delle arterie e aumentando il rischio di aterosclerosi, ictus e infarto.
-
Complicanze in gravidanza: le donne in gravidanza affette da parodontite hanno un rischio maggiore di parto prematuro e di basso peso alla nascita.
-
Diabete: come già evidenziato, la piorrea può peggiorare il controllo glicemico e rendere più difficile la gestione della malattia diabetica.
Tutti questi effetti sono legati al rilascio sistemico di molecole pro-infiammatorie che, partendo dalle tasche parodontali infette, raggiungono gli organi bersaglio tramite la circolazione sanguigna, alimentando infiammazione cronica a livello sistemico.
Ecco perché è fondamentale non sottovalutare i sintomi iniziali della parodontite: una diagnosi precoce può fare la differenza tra una terapia conservativa e la perdita irreversibile dei denti.
La diagnosi della parodontite
La diagnosi di piorrea è semplice, non invasiva e indolore. Il primo passo è l’utilizzo della sonda parodontale, uno strumento millimetrato che il dentista introduce delicatamente tra la gengiva e il dente per misurare la profondità delle tasche gengivali.
Una tasca gengivale sana non supera i 2-3 mm. Quando invece si riscontrano profondità maggiori (4 mm o più), è segno che la gengiva si è distaccata dalla radice del dente e che è in atto un processo di distruzione del tessuto parodontale.
A questa valutazione clinica si affianca l’esame radiografico, in particolare le radiografie endorali, che permettono di osservare con precisione il livello di riassorbimento dell’osso alveolare, fondamentale per definire lo stadio e la gravità della malattia.
Presso Studio Sorrisi, la diagnosi della parodontite viene eseguita con strumenti avanzati e con il massimo comfort per il paziente, in modo da impostare un piano terapeutico personalizzato, efficace e tempestivo.
Come si cura la piorrea
La cura della piorrea (o parodontite) richiede un approccio strutturato e personalizzato, che mira a eliminare l’infezione, fermare la progressione della malattia e ripristinare la salute dei tessuti parodontali. Il trattamento si articola in diverse fasi, che possono variare in base alla gravità della patologia e alla risposta individuale del paziente.
Prima fase: terapia non chirurgica
La prima fase, detta terapia causale, ha l’obiettivo di rimuovere le cause dell’infiammazione. Le principali azioni includono:
-
Detartrasi professionale: rimozione meccanica della placca e del tartaro sopra e sotto gengivali, anche mediante strumenti a ultrasuoni.
-
Levigatura radicolare: eliminazione delle porzioni infette di cemento radicolare per favorire la guarigione dei tessuti.
-
Istruzioni per una corretta igiene orale domiciliare, personalizzate in base alle esigenze del paziente.
-
Consulenza per smettere di fumare, elemento cruciale per la riuscita del trattamento.
-
Educazione alimentare e miglioramento dello stile di vita: una dieta equilibrata può supportare il sistema immunitario e ridurre l’infiammazione sistemica.
Questa fase è solitamente gestita da un igienista dentale specializzato e dal dentista, e in molti casi è sufficiente per arrestare la progressione della malattia.
Dopo alcune settimane, il paziente viene rivalutato per verificare la risposta al trattamento. Se le tasche parodontali si sono ridotte e i tessuti risultano sani, si passa al mantenimento, con controlli regolari ogni 3-6 mesi.
Seconda fase: terapia chirurgica (nei casi avanzati)
Quando la terapia non chirurgica non è sufficiente, e persistono tasche profonde o gravi danni ai tessuti di sostegno, si procede con il trattamento chirurgico, eseguito da un odontoiatra specializzato in Parodontologia.
Le principali tecniche chirurgiche sono:
-
Chirurgia resettiva: mira a rimuovere le tasche parodontali eliminando il tessuto infetto o riducendo la profondità delle tasche tramite il rimodellamento della gengiva e dell’osso sottostante.
-
Chirurgia rigenerativa ossea: utilizzata per ricostruire l’osso alveolare perso a causa della piorrea. Si avvale di biomateriali, osso sintetico o di derivazione bovina, membrane riassorbibili e fattori di crescita, con tecniche di rigenerazione guidata dei tessuti.
-
Chirurgia mucogengivale: utile in caso di recessione gengivale, consente di ricostruire la gengiva tramite innesti di tessuto connettivale prelevato da un’altra zona della bocca, o mediante l’uso di materiali biocompatibili sintetici o eterologhi.
Risultati della terapia
L’obiettivo della cura della piorrea è duplice:
-
Ripristinare la salute del parodonto, eliminando l’infezione e ristabilendo una corretta funzione masticatoria.
-
Recuperare l’estetica del sorriso, soprattutto in pazienti che presentano retrazioni gengivali visibili o mobilità dentale.
Un trattamento efficace migliora non solo la salute orale ma anche la qualità della vita, prevenendo conseguenze sistemiche e garantendo una dentatura funzionale e duratura.
Presso Studio Sorrisi, ogni piano terapeutico viene studiato su misura, con tecnologie moderne e la supervisione di specialisti in parodontologia, per offrire risultati concreti e duraturi.
Affidati allo Studio Sorrisi per la cura della piorrea
La piorrea è una malattia seria, ma oggi può essere diagnosticata e curata con successo, evitando conseguenze irreversibili come la perdita dei denti o l’insorgere di disturbi sistemici. La chiave è intervenire presto e con competenza.
Presso Studio Sorrisi, ci occupiamo della salute parodontale con un approccio moderno, professionale e personalizzato.
Ogni paziente viene seguito da un team specializzato, in grado di offrire:
-
diagnosi precise e non invasive,
-
trattamenti parodontali avanzati,
-
programmi di mantenimento per preservare i risultati nel tempo.
Siamo al tuo fianco per aiutarti a ritrovare il benessere orale, migliorare l’estetica del sorriso e proteggere la salute generale.
📞 Contattaci per una prima visita
Telefono: 0574 1746833
Email: info@studiosorrisi.it
Prenota un controllo parodontale: il tuo sorriso merita cure esperte e durature.


No comment yet, add your voice below!